Как лечить хронический панкреатит?

Как не пропустить симптомы, что провоцирует заболевание и какая терапия работает лучше?
Хронический панкреатит или хроническое воспаление поджелудочной железы зачастую дает о себе знать далеко не сразу. Пищеварительные ферменты, которые вырабатываются в поджелудочной железе для дальнейшей транспортировки в кишечник и участия переваривании пищи, по тем или иным причинам начинают разрушать собственные клетки органа, поначалу этот процесс может никак не ощущаться.
При этом обострение панкреатита характерно сильнейшими болями, и далеко не всегда хорошо поддается терапии. Более того, хронический панкреатит чреват целым рядом серьезных осложнений.
Почему возникает хронический панкреатит?
Причин, которые могут спровоцировать хронический панкреатит, множество – от генетической предрасположенности до длительных эмоциональных переживаний. Зачастую на работу поджелудочной железы влияют нарушения функций других органов желудочно-кишечного тракта, а также целый ряд внешних факторов. Самая распространенная причина развития панкреатита – это стабильное избыточное употребление жирной, копченой, острой и сладкой пищи, среди других ведущих факторов выделяют:
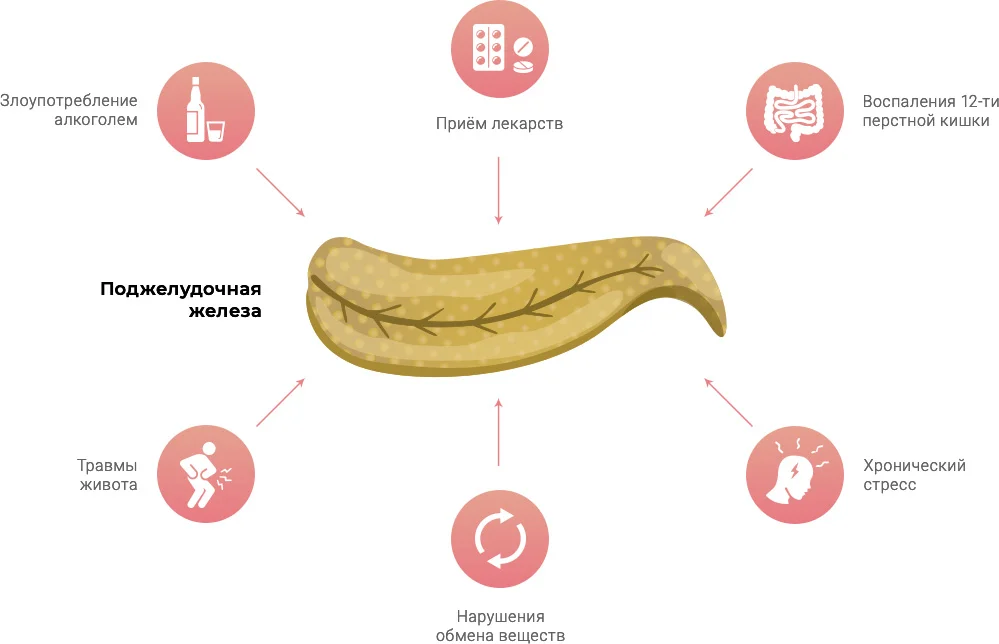
Часто речь идет о сочетании нескольких факторов сразу.
Как проявляется хронический панкреатит?
Основными симптомами являются:
Боли в верхних отделах живота, часто носят опоясывающий характер, появляются через 30-40 минут после еды, особенно после употребления жирной, «тяжелой» пищи и алкоголя
Нарушения пищеварения: отрыжка, тошнота, иногда рвота после еды
Расстройства стула: запоры сменяются поносам, часто возникает повышенное газообразование (метеоризм)
Среди менее специфических симптомов общая слабость, дефицит железа по результатам анализа крови, астенический синдром. В некоторых случаях в результате хронического панкреатита оттенок кожи становится желтоватым, человек теряет аппетит, ощутимо худеет.
Лечение хронического панкреатита
Классическая схема терапии обострения панкреатита базируется на формуле «холод, голод и покой». Далее по необходимости подключается медикаментозная поддержка, а в тяжелых случаях требуется хирургическое вмешательство. Список лекарств, которые могут назначить пациенту с хроническим панкреатитом невелик, а само лечение направлено на устранение двух основных проблем

Борьба с болевым синдромом
С этой целью используются различные ненаркотические анальгетики. Поскольку боль при панкреатите возникает после приема пищи, то анальгетики рекомендуют принимать за полчаса до еды. Если лекарственные методы избавления от боли не дают результатов в течение нескольких дней, врачи могут прибегнуть к эндоскопическому выполнению обезболивающих блокад.

Ферментная терапия
Хронический панкреатит всегда сопровождается снижением ферментной функции поджелудочной. Поэтому
назначают препараты, содержащие панкреатические ферменты. Такие препараты покрыты кишечнорастворимой
оболочкой и оказывают свое действие, там, где это необходимо – в 12-ти перстной кишке.
Иногда, с помощью заместительной ферментной терапии удается справиться и с болевым синдромом.
Таким образом, терапия снимает основные симптомы обострения и «дает передышку» поджелудочной железе, чтобы та могла восстановиться.
Как еще помочь поджелудочной железе восстановиться?
Воспаление поджелудочной железы приводит к повреждению ее клеток – панкреоцитов. Одним из факторов повреждения клеточных структур является белковая недостаточность. Для восстановления нормального содержания белка внутри клеток, существуют особые вещества – биорегуляторные пептиды. Биорегуляторные пептиды – это короткие цепочки из аминокислот, выделенные из органов и тканей животных. Они способны восстанавливать функциональные нарушения и препятствовать развитию патологических процессов в тех органах и тканях, из которых они изначально были выделены. Каждый пептидный биорегулятор имеет направленность действия на определенный орган, для клеток поджелудочной железы создан пептидный биорегулятор Панкрамин Классик.
Как Панкрамин Классик действует при хроническом панкреатите?
Компоненты для Панкрамина Классик, получаемые из ферментно-эндокринного сырья, не содержат инсулина и представлены комплексом белков и нуклеопротеидов, обладающих специфическим, избирательным действием на клеточные структуры поджелудочной железы человека. Все дело в том, что комплексы белков и нуклеопротеидов идентичны у всех млекопитающих. Благодаря этому, Панкрамин Классик способствует активации восстановительных процессов в ткани железы и нормализует ее пищеварительную и гормональную функции.
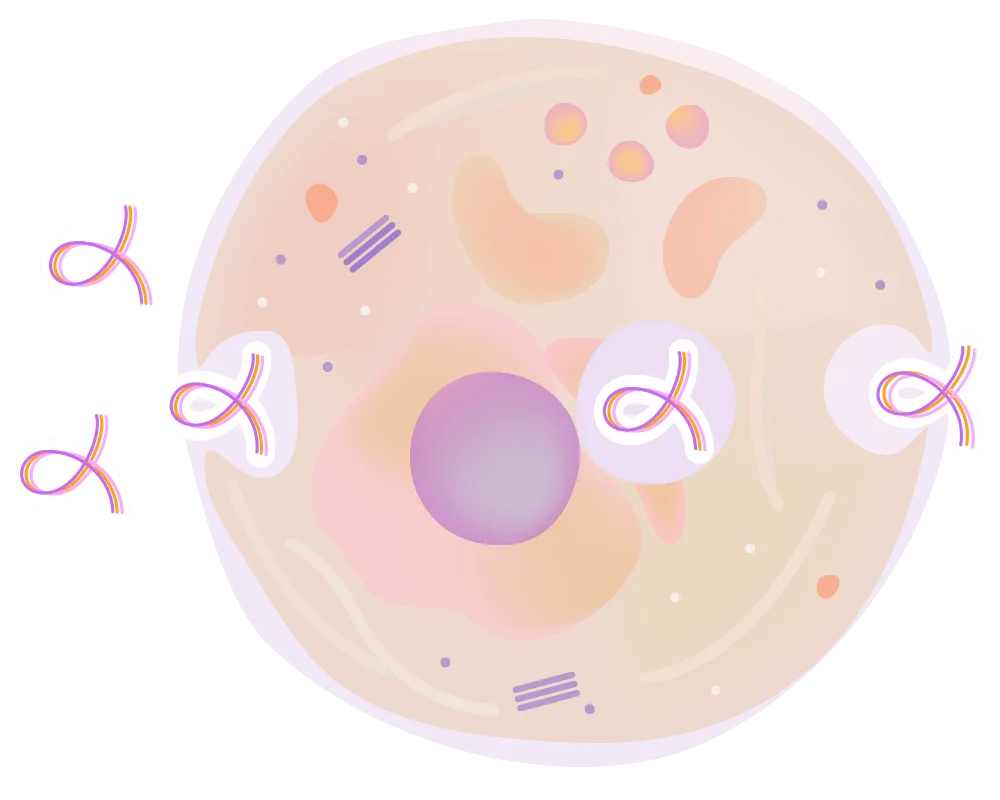
Вакуоль
Комплекс полипептидов и нуклеиновых кислот таблетки Цитамина
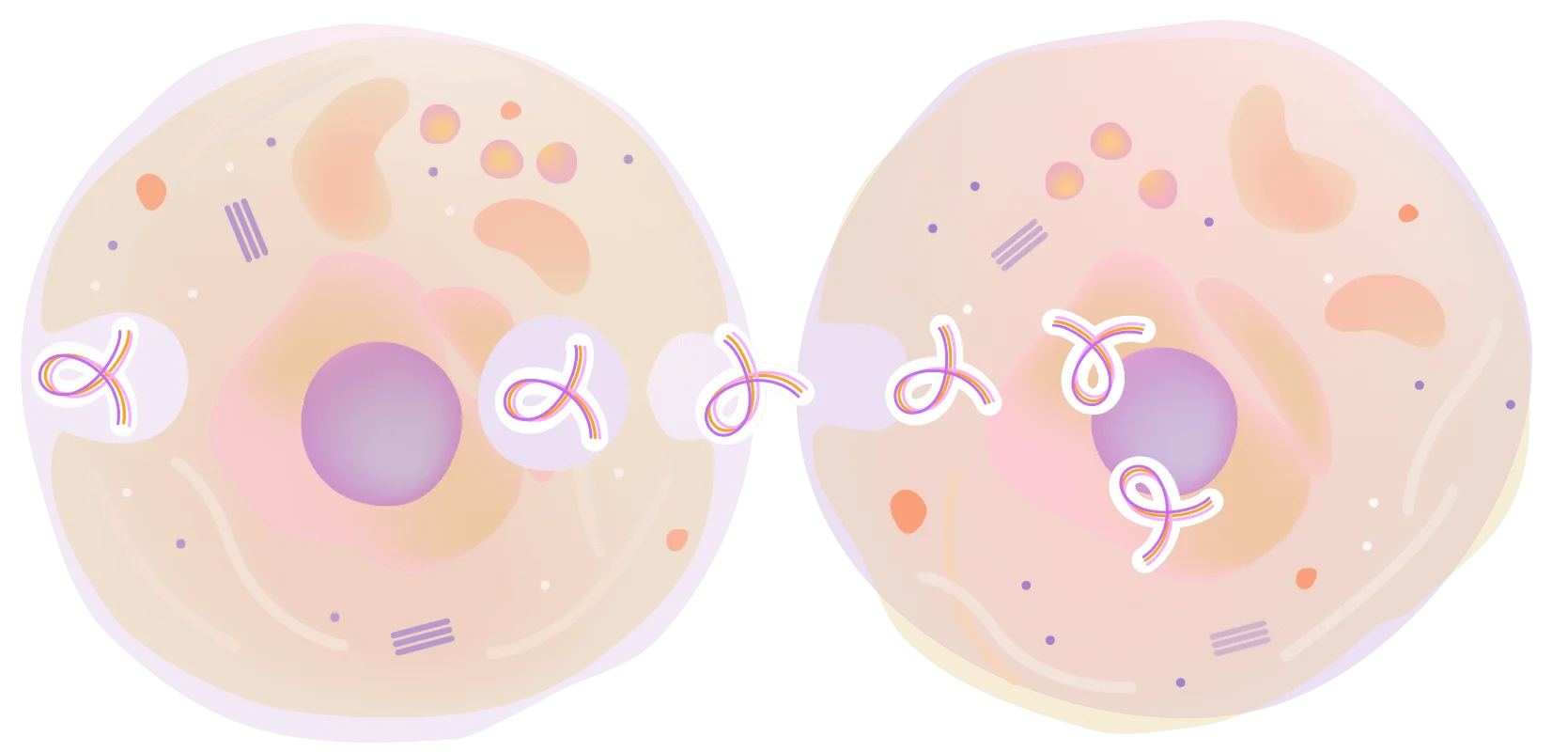
Клетка органа-цели

Клетка органа-цели
Посредством транцитоза, поступающий белок в неизмененном виде оказывается в клетке – мишени. В данном случае мишенью являются клетки поджелудочной железы - панкреоциты. Попадая в них, Панкрамин Классик насыщает их оптимальным белковым «рационом», позволяя клеткам быстрее восстанавливаться и нормализовать выполнение своих функций – выделение инсулина и ферментов для нормального пищеварения.
Исследование действия Панкрамина Классик проведены у 125 пациентов с хроническим панкреатитом. В ходе курсового применения Панкрамина Классик у лиц хроническим панкреатитом повышался аппетит, снижалась частота диспептических расстройств, улучшалось общее самочувствие. Наблюдалось увеличение активности панкреатических ферментов (трипсина и амилазы), что соответствовало положительной клинической динамике.
Диета при хроническом панкреатите
Важнейший элемент терапии хронического панкреатита – неукоснительное соблюдение правил питания. На этапе обострения важно, чтобы человек как можно раньше начинал разнообразить свой рацион, при этом соблюдая ряд базовых рекомендаций:

Питание должно быть дробным
Принимать пищу следует часто, до пяти-шести раз в день, но маленькими порциями.
Необходимо щадить воспаленную поджелудочную железу
Пища не должна раздражать органы пищеварения и поджелудочную железу, ни химическим, ни физическим способом. При обострении панкреатита рекомендуют употреблять пищу в протертом, измельченном виде.

Питание должно быть с высоким содержанием белка
Необходимо увеличить содержание белка до 60% то есть около 200 грамм. Белок – важнейшая составляющая часть всех клеток в организме, в том числе и клеток поджелудочной железы. Достаточное количество белка служит строительным материалом для поврежденных клеток.

Необходимо избегать продуктов, вызывающих повышенное газообразование
Продукты, которые приводят к метеоризму, на время лечения хронического панкреатита следует исключить. К таким продуктам относятся бобовые, например, фасоль, горох, нут, молоко и молочные продукты, капуста, а также продукты с инулином – чеснок, лук, спаржа.

Снизить употребление соли
Главное нежелательное свойство соли – способность удерживать в организме воду. В воспаленной поджелудочной железе соль усиливает отек тканей, приводит к затяжному воспалению и препятствует восстановлению клеток железы.
За последние 30 лет заболеваемость хроническим панкреатитом во всем мире выросла более чем в два раза, при этом болезнь «омолодилась». Если раньше хронический панкреатит касался в основном людей за 50, то сейчас средний возраст заболеваемости составляет 37-39 лет. Это заболевание может существенно ухудшать качество жизни и приводить к развитию осложнений – от формирования кист в самой поджелудочной железе до развития сахарного диабета. Но при условии соблюдения рекомендаций врача и бережного отношения к собственному организму с хроническим панкреатитом можно жить полноценной жизнью.
Отзывы о препаратах из статьи
-

Панкрамин Классик
Биорегулятор поджелудочной железы
подробнееЗаметила, что стул стал более оформленным, но периодически в животе бурчало и болело, поэтому решила продолжать прием, если препарат восстанавливает клетки, то их много, а значит и пить нужно долго. К концу месяца боли прекратились, но когда я перестала принимать пептид, снова немного начало тянуть под левым ребром. Решила продолжать, таким образом, первый курс у меня длился 3 месяца, и вот уже после него было всё хорошо.
Беспокоили боли в области поджелудочной, нарушение стула, частое бурление в животе. С таблеток безусловно стало легче, главное, быстро прошли боли (примерно за неделю), я стала гораздо лучше себя чувствовать и зависимость от туалета тоже прошла. Принимала препарат месяц, и вот сейчас сделала перерыв. Ничего не болит больше, появилось больше сил на рабочие и домашние дела. В общем, берите на заметку этот препарат, мне подошел.




