Как правильно лечить подагру и что делать для профилактики обострений?

Как научиться жить с подагрой?
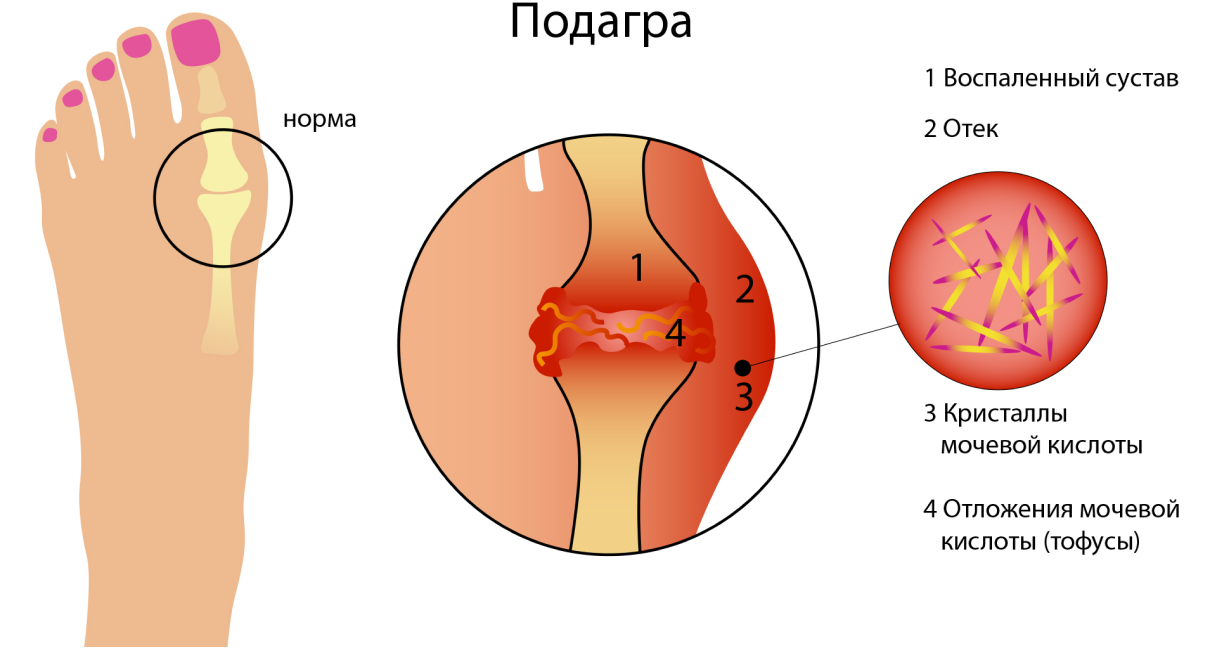
Подагра — это отложения кристаллов мочевой кислоты в суставах, которые периодически приводят к крайне болезненным обострениям. Первый приступ подагры, как правило, локализуется в области сустава в основании большого пальца ноги. Для периода обострения характерен сильный отёк, покраснение и локальное повышение температуры в области сустава, его повышенная болезненность — человек практически не может наступать на поражённую ногу.
Со временем подагра может переходить в хроническую стадию — обострения начинают учащаться, иногда кристаллы мочевой кислоты формируют тофусы — жёсткие узловые отложения в суставах, внутренних тканях и органах. Что важно знать, чтобы не «запустить» подагру, почему и как развивается заболевание, какие методы лечения считаются оптимальными, разбираемся в статье.
Откуда берется мочевая кислота?
Мочевая кислота — это продукт преобразования пуринов, одного из веществ, необходимых для метаболизма клеток. Так, пурины участвуют в клеточных процессах роста, деления, энергообмена, передачи генетической информации и др. Около трети потребности организма в пуринах обеспечивается их поступлением из пищи, остальная же часть — синтезируется в печени. Мочевая кислота, продукт распада пуринов, в норме циркулирует в крови, её основная часть выводится почками, а остаток покидает организм через кишечник. Но в ряде случаев концентрация мочевой кислоты в крови повышается. Это может происходить как по причине избытка пуринов, так и в силу недостаточной скорости выведения мочевой кислоты.
Очень часто повышенная концентрация мочевой кислоты — гиперурикемия, протекает бессимптомно, но именно она зачастую становится отправной точкой для развития подагры.
Как диагностируют подагру?
В силу того, что гиперурикемия не всегда провоцирует подагру, а в ряде случаев заболевание может развиваться и на фоне нормального уровня мочевой кислоты в крови, эта патология диагностируется в первую очередь симптоматически. Финальный диагноз может поставить хирург или ревматолог на основании жалоб пациента и осмотра поражённого сустава в фазе обострения. Также чтобы подтвердить наличие отложений в суставе, врач может назначить рентгенологическое или ультразвуковое исследование, анализ крови на уровень мочевой кислоты, анализ внутрисуставной жидкости.
Лечение подагры при обострении
Основная задача на этапе обострения подагры — снять острое воспаление. Для этого используются две группы препаратов:
НПВС — нестероидные противовоспалительные средства. Причём приблизительно одинаковую эффективность показывают как классические средства на основе диклофенака, ибупрофена, кетопрофена и др., так и более современные варианты НПВС — мелоксикам, нимесулид и др. А вот анальгетики при подагре практически не дают эффекта
Колхицин — вещество растительного происхождения, влияющее на обмен мочевой кислоты, снижающее болевой синдром при приступе подагры и останавливающее процесс кристаллизации мочевой кислоты
И НПВС, и колхицин довольно токсичны и зачастую вызывают целый ряд побочных эффектов со стороны ЖКТ, поэтому очень важно начать их приём в первые часы или хотя бы в первые сутки после начала приступа, это поможет максимально быстро купировать воспаление и обойтись малыми дозами препаратов. Если колхицин и НПВС противопоказаны или приводят к развитию побочных эффектов, для терапии могут использоваться глюкокортикостероиды или даже моноклональные антитела.
Терапия после обострения подагры
Если приступы подагры случаются чаще двух раз в год, врач может назначить дополнительное лечение между приступами с целью снизить уровень мочевой кислоты. При достижении нормальных показателей её концентрации в крови, микрокристаллические отложения начинают постепенно растворяться. Более того, людям с диагностированной подагрой рекомендуется поддерживать немного сниженный уровень мочевой кислоты. Как правило, речь идёт не только о диете, так как две трети пуринов синтезируются самим организмом. Медикаментозное лечение может быть направлено как на предотвращение избыточной продукции мочевой кислоты, так и на стимуляцию её выведения. В абсолютном большинстве случаев при подагре нарушены оба этих процесса.
Самое распространённое и давно известное средство против гиперурикемии — аллопуринол, было введено в практику ещё в 60-ых годах ХХ века. Впоследствии появился ещё один препарат, предотвращающий образование избыточного количества мочевой кислоты в процессе пуринового обмена — фебуксостат. Оба препарата достаточно эффективно справляются со своей задачей, но назначаются не ранее чем через две недели после окончания обострения, так как снижение концентрации мочевой кислоты и процесс растворения отложений сами по себе могут спровоцировать приступ. Поэтому в ряде случаев терапия также дополняется небольшими дозами колхицина.
При этом как аллопуринол, так и фебуксостат обладают целым рядом побочных эффектов, в их числе жар, тошнота, отрицательное влияние на состояние печени. Применение аллопуринола может привести к ухудшению фунции почек, а фебуксостата — увеличить риск смерти от сердечно-сосудистых заболеваний. Поэтому при назначении обоих препаратов врачи всегда руководствуются соотношением потенциальных рисков и пользы.
Также существует группа препаратов, направленных на улучшение способности почек выводить мочевую кислоту из организма. Мочевая кислота, как и другие токсичные продукты жизнедеятельности, растворённые в крови, в норме должна отфильтровываться клетками почек — нефронами и попадать в мочу. Однако на сегодняшний день препараты данного класса не зарегистрированы на территории Российской Федерации.
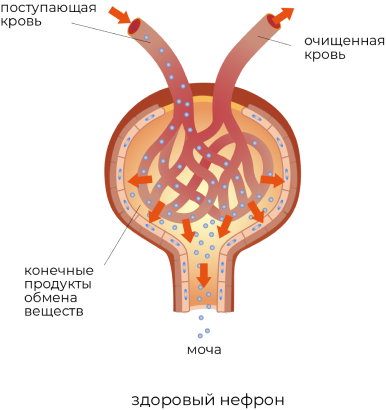
В качестве альтернативного способа улучшения выводящей функции почек можно рассмотреть терапию, направленную на поддержку работы органа в целом. В нашем организме за правильную функцию клеток, а также их способность к регенерации отвечают короткие белковые цепочки из остатков аминокислот — пептиды. Для каждого типа клеток существуют свои собственные пептиды, которые самостоятельно синтезируются в организме. С возрастом, под воздействием заболеваний и других неблагоприятных факторов процесс синтеза пептидов может замедляться и давать сбои. Однако организм можно обеспечить пептидами извне.
Так, пептидный биорегулятор функции почек — Ренисамин Классик представляет собой комплекс белков и нуклеопротеидов, которые идентичны таковым у человека. Ренисамин Классик обладает избирательным воздействием на клетки системы нефронов и тканей почек, что способствует восстановлению нарушенных функций и активизации процессов самовосстановления.
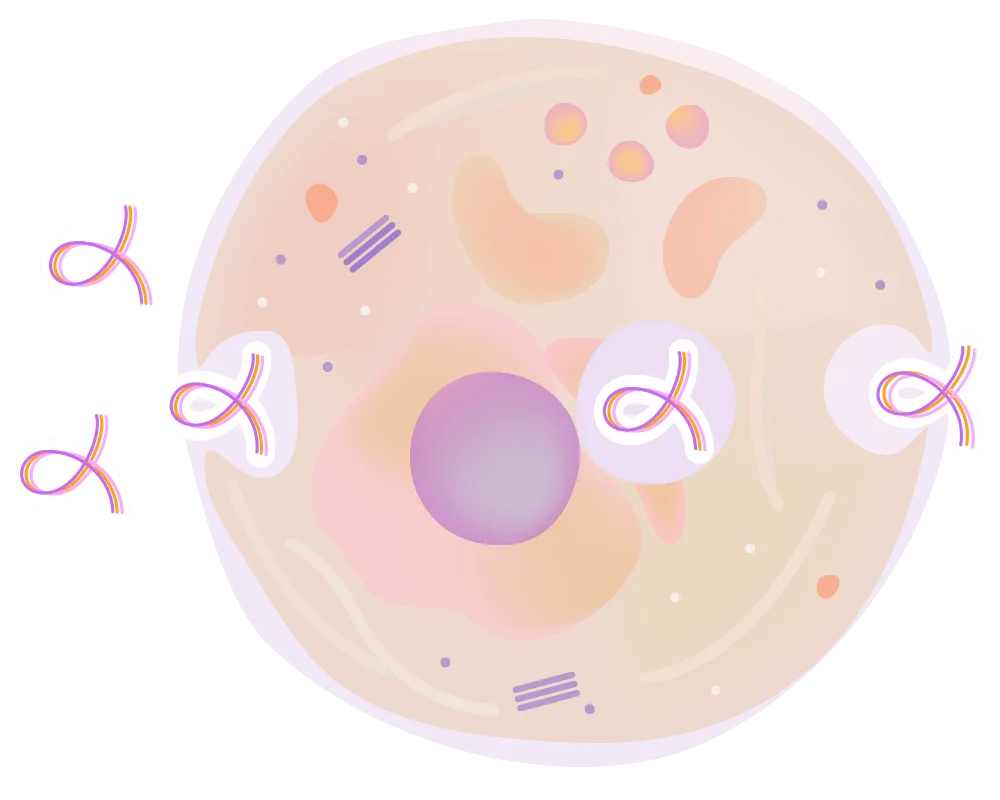
Вакуоль
Комплекс полипептидов и нуклеиновых кислот таблетки Цитамина
Клетка органа-цели

Клетка органа-цели
Благодаря механизму трансцитоза полипептидный комплекс в неизмененном виде оказывается в клетке-цели. В данном случае целью являются клетки тканей почки и нефронов. Попадая в них, Ренисамин Классик насыщает клетки оптимальным «рационом», способствуя улучшению процессов регенерации и нормализации функции фильтрации и очищения крови, в том числе выведения мочевой кислоты. Таким образом, Ренисамин Классик в рамках комплексной терапии подагры позволяет снизить применение высокотоксичных препаратов, стимулируя естественные процессы, обеспечивающие эвакуацию мочевой кислоты из организма.
Диета при подагре
Ещё одна важная составляющая терапии, которая позволяет свести к минимуму использование препаратов, подавляющих синтез мочевой кислоты — диета. При избыточном синтезе пуринов в организме важно минимизировать их поступление извне. В число продуктов с высоким содержанием пуринов входят:
Красное мясо и субпродукты
Морепродукты (в том числе сельдь, сардины, мидии, форель, тунец)
Пиво и крепкие спиртные напитки
Сахаросодержащие напитки и напитки с большим содержанием фруктозы и подсластителями
В качестве источников белка лучше использовать молочные и кисломолочные продукты с низким процентом жирности, наиболее безопасный алкоголь — сухое вино, а вот сладкую газировку оптимально заменить достаточным количеством обычной или минеральной воды. При этом в отказе от богатой пуринами растительной пищи, такой как бобовые, гречка, шпинат, нет необходимости, так как она не способствует повышению уровня мочевой кислоты в крови.
Также при планировании диеты с целью минимизировать риск обострения подагры важно ориентироваться на общее состояние здоровья. Точные причины развития подагры неизвестны, но ряд факторов доказанно повышает риск дебюта этого заболевания. В их числе избыточный вес, атеросклероз и повышенный уровень холестерина, инсулинорезистентность, сахарный диабет. При наличии этих заболеваний и состояний соблюдение относящихся к ним правил питания также повышает шансы избежать нового приступа подагры.
Что еще увеличивает риск развития подагры?
Подагра преимущественно мужское заболевание, женщин от нее защищают половые гормоны — эстрогены, но в период менопаузы дамы тоже могут попасть в зону риска. Разумеется, свою роль играет наследственность. В числе заболеваний, часто сопровождающих подагру – гипертония, а также заболевания, так или иначе связанные с нарушением обмена веществ, помимо ожирения и диабета это могут быть гипотиреоз и даже псориаз.
Тем не менее провоцирующим фактором как первого, так и последующих приступов чаще всего становится несбалансированная диета, поэтому основная рекомендация по профилактике подагры — это соблюдение правил питания и забота о здоровье почек.
Отзывы о препаратах из статьи
Цитамины – это серия полипептидных биорегуляторов, которые позволяют дополнительно обеспечить поддержкой работу разных органов и систем организма, так как в их активный комплекс входят тканеспецифичные сигнальные и строительные пептиды, а также витамины и микроэлементы, полученные из натурального ферментно-эндокринного сырья. Цитамины можно по-разному комбинировать между собой в зависимости от заболевания или состояния, которые требуют пептидной коррекции.

Ренисамин Классик
Биорегулятор почек
подробнееСамое главное приступы подагры прекратились вообще, в начале приема сустав немного начал опухать, но я быстро начала пить колхицин и подагра передумала расходиться. С тех пор прошло почти полгода… ни во время перерыва, ни во время повторного курса обострений не было. Ренисамин помогает почкам лучше выводить мочевую кислоту, а значит она не накапливается в суставах. Конечно диету тоже соблюдаю, это обязательно, но без нормальной работы почек одна диета не спасет, мк все равно будет накапливаться.
Подагра началась год назад, стандартное лечение не подошло, ревматолог предложил попробовать Ренисамин для улучшения работы почек, чтобы лучше выводили мочевую кислоту. Пью курсами, месяц через три повторяю, обострения стали гораздо реже, раньше чуть ли не каждый месяц болезнь давала о себе знать. Препарат точно помогает почкам функционировать правильно и выводить лишнее.