Как стресс и лишний вес приводят к диабету?

То, что к сахарному диабету часто предрасположены люди, которые имеют избыточную массу тела, известно многим. Связь же стресса с этим заболеванием на первый взгляд неочевидна. Постараемся разобраться, как эти две проблемы: лишний вес и хронический стресс – могут привести к диабету.
Как лишний вес связан с диабетом?
Врачам известно1, что лишний вес - второй после наследственности фактор риска развития сахарного диабета 2 типа. Попробуем объяснить простыми словами, почему так происходит.
Для начала стоит отметить, что проблема лишнего веса как эпидемии появилась только в 20 веке. Масса тела зависит, с одной стороны, от количества энергии, которую человек получает с пищей, а с другой – от энергии, которую человек тратит с физическими нагрузками. Стремительное развитие технологий, упростивших повседневную жизнь человека, привело к тому, что люди стали вести малоподвижный образ жизни: автомобили, лифты, даже пульты дистанционного управления – все это позволяет человеку тратить меньше энергии на физическую активность, а значит, неизрасходованная энергия откладывается в организме в виде жира, что логично приводит к избыточному весу. На определенном этапе лишний вес перерастает в ожирение, это происходит, когда индекс массы тела (ИМТ) превышает 30.

Избыточное количество жира мешает инсулину, гормону поджелудочной железы, проникать в клетки. Из-за этого поджелудочная железа вынуждена еще активнее вырабатывать инсулин. Повышенное содержание инсулина снова и снова стимулирует рецепторы клеток, из-за чего рецепторы «устают» и «отключаются». Возникает инсулинорезистентность – состояние, при котором клетки не могут воспринимать инсулин. Поскольку инсулин – это гормон, который помогает доставлять глюкозу из крови в клетки организма, возникший сбой приводит к так называемому нарушению толерантности к глюкозе, которое является предвестником сахарного диабета.
1 Р.А.Турсунов. Ш.З.Шарипов, И.С.Бандаев и другие. Факторы риска развития сахарного диабета – как важный аспект хронических неинфекционных заболеваний. Вестник Смоленской государственной медицинской академии. 2019, Т.18, №2, с.172-182.
Стресс и диабет
Связь хронического стресса с диабетом несколько сложнее. Во-первых, многим людям свойственно «заедать стресс», что также приводит к быстрому набору массы тела. Во-вторых, хронический стресс приводит к повышению гормона кортизола. Этот гормон, наряду с адреналином, является «гормоном стресса». При возникновении угрозы происходит выброс кортизола с адреналином в кровь. Адреналин отвечает за увеличение частоты сердцебиения и приводит тело в «боевую готовность», а кортизол поднимает уровень сахара в крови, чтобы обеспечить организм энергией. Однако если стресс переходит в хроническую форму, то постоянно повышенный уровень глюкозы, вызванный кортизолом, приводит в конечном счете к истощению клеток и нарушению толерантности к глюкозе.
Нарушение толерантности к глюкозе, что это?
Нарушение толерантности к глюкозе медицинские специалисты определяют как состояние, при котором в силу различных причин содержание сахара в крови неадекватно увеличивается и медленно снижается. Многие специалисты считают, что нарушение толерантности к глюкозе уже является сахарным диабетом, но в скрытой форме. Другие относят это состояние к диагнозу предиабет – пограничному состоянию, когда уровень сахара в крови выше нормы, но еще не достиг величин, характерных для диабета. Вне зависимости от споров о классификации нарушения толерантности к глюкозе – она является прямым показанием для медицинского наблюдения и коррекции в соответствии с рекомендациями врача-эндокринолога.
Симптомы нарушения толерантности к глюкозе
Среди признаков нарушения обмена глюкозы проблемы с кожей и ряд других симптомов, в их числе:
Зуд кожи,
Сухость кожных покровов,
Долго не заживающие повреждения кожи,
Гнойничковые заболевания кожи, фурункулез,
Кровоточивость десен,
Нарушения менструального цикла.
Сложность диагностики в том, что проявления нарушения толерантности к глюкозе не являются специфическими. Человек с вышеперечисленными симптомами зачастую обходит множество врачей разных специальностей, прежде чем проблема будет выявлена. В самой диагностике нет ничего сложного, однако простое лабораторное определение уровня глюкозы не информативно. Нужен специальный тест на определение толерантности к глюкозе, который заключается в приеме концентрата глюкозы и определении ее уровня в определенный срок. Когда диагноз нарушения толерантности к глюкозе поставлен, необходимо определить оптимальный подход к терапии.
Лечение нарушения толерантности к глюкозе
Вовремя поставленный диагноз в абсолютном большинстве случаев позволяет надеяться на полное выздоровление или как минимум стабилизацию состояния. Главное, что рекомендуют специалисты – нормализовать массу тела, устранить эндокринные проблемы, наладить здоровый образ жизни и снизить уровень стресса.
Избавляться от лишних килограммов врачи советуют постепенно, не более 3-4 кг в месяц, иначе можно еще сильнее навредить здоровью. Питание должно быть частым и дробным, предполагает 5-6 приемов пищи. Следует ограничить употребление жирных мясных продуктов, отказаться от сладостей и газированных сладких напитков. Рацион должен включать большое количество клетчатки, зеленых овощей и молочных продуктов с низким содержанием жира.
Если мероприятия по снижению массы тела и изменению образа жизни неэффективны, а также в некоторых других случаях, пациентам с нарушением толерантности к глюкозе для профилактики диабета назначают сахароснижающие препараты.
Существует еще одна группа препаратов, которая призвана восстановить нарушенную функцию клеток. Как уже было
сказано выше, при избыточной массе тела клетки, которым приходится работать в несколько раз активнее, быстро
«выдыхаются», теряют свои свойства, что приводит к нарушению их функций. Чтобы поддержать клетки, «вдохнуть в них
новые силы», были созданы препараты, получившие название пептидных биорегуляторов. Они разработаны для различных
органов и тканей, насыщают уставшие клетки особым белковым составом, благодаря чему клетка восстанавливает свою
функциональность в полном объеме.
Пептидный биорегулятор для клеток поджелудочной железы, которые вырабатывают
инсулин, называется Панкрамин Классик.
Как Панкрамин Классик помогает при нарушениях обмена глюкозы?
Компоненты для Панкрамина Классик не содержат инсулина и представлены комплексом белков и нуклеопротеидов, обладающих избирательным действием на клеточные структуры поджелудочной железы человека. Благодаря этому Панкрамин Классик способствует активации восстановительных процессов в ткани железы и нормализует ее пищеварительную и гормональную функции.
Поступающий белок в неизмененном виде оказывается в клетке-мишени благодаря механизму трансцитоза . В данном случае мишенью являются клетки поджелудочной железы - панкреоциты. Попадая в них, Панкрамин Классик насыщает их оптимальным белковым «рационом», позволяя органеллам быстрее восстанавливаться и нормализовать выполнение своих функций – выделение инсулина и ферментов для нормального пищеварения.
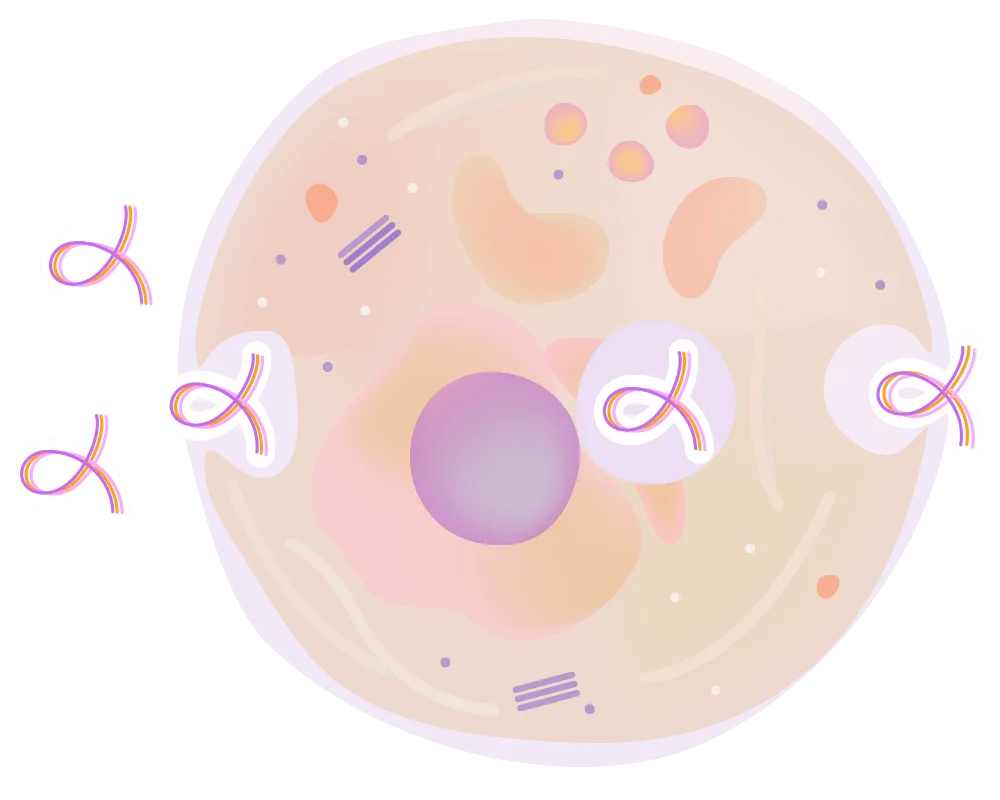
Вакуоль
Комплекс полипептидов и нуклеиновых кислот таблетки Цитамина
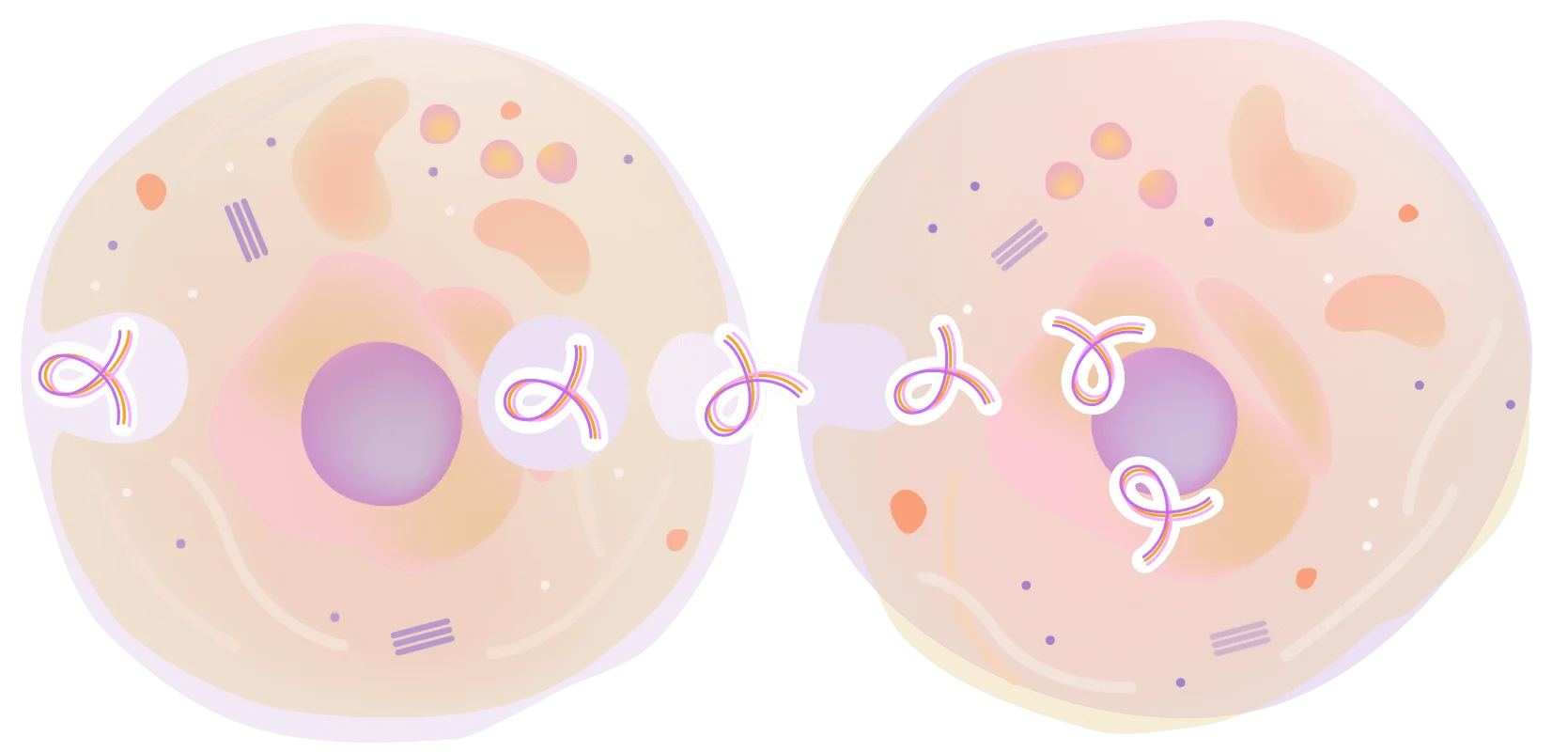
Клетка органа-цели

Клетка органа-цели
Испытания Панкрамина Классик были проведены у 125 пациентов со скрытой формой сахарного диабета. В ходе курсового применения Панкрамина Классик у пациентов происходило постепенное снижение уровня глюкозы в крови с последующей его нормализацией.
Пептидные биорегуляторы, в отличие от классических лекарственных препаратов, насыщают клетку полезными веществами,
восстанавливая работу механизмов саморегуляции. В результате создаются условия для активации процессов регенерации,
заложенных природой. Еще одной особенностью пептидных биорегуляторов является то, что они действуют эффективнее в
комплексе. Поскольку все процессы, происходящие в пищеварительной системе, взаимосвязаны, одновременный прием
нескольких пептидных биорегуляторов, которые относятся к системе пищеварения, способствует более быстрому
восстановлению.
Совместно с Панкрамином Классик, при нормализации обмена глюкозы, рекомендуют прием таких пептидных
биорегуляторов, как Вентрамин и Гепатамин Классик. Первый – это биорегулятор слизистой желудка, Вентрамин помогает
поддержать правильную работу желудочно-кишечного тракта. Гепатамин Классик - биорегулятор печени, он нормализует и улучшает
ее работу, способствует восстановлению после негативного воздействия лекарств.
Прием пептидных биорегуляторов – это действенный и вместе с тем неагрессивный способ помочь клеткам организма, насытить их необходимыми веществами и восстановить нормальные функции. При этом важно понимать, что ведущую роль в борьбе с нарушением толерантности к глюкозе играют нормализация образа жизни и диеты, и любые препараты будут эффективны только при соблюдении этих условий.
Отзывы о препаратах из статьи
Цитамины – это серия полипептидных биорегуляторов, которые позволяют дополнительно обеспечить поддержкой работу разных органов и систем организма, так как в их активный комплекс входят тканеспецифичные сигнальные и строительные пептиды, а также витамины и микроэлементы, полученные из натурального ферментно-эндокринного сырья. Цитамины можно по-разному комбинировать между собой в зависимости от заболевания или состояния, которые требуют пептидной коррекции.

Панкрамин Классик
Биорегулятор поджелудочной железы
подробнееПосоветовала знакомая, у нее, как у меня, диабет. Нравится, что натуральный состав, поджелудочная реагирует наилучшим образом - сахар в норме, появилась бодрость
Принимала его по 2 таблетки 3 раза в день на голодный желудок ровно месяц. По сути лечением это не является, однако я заметила поразительные изменения: сахар перестал подниматься, появилось ощущение легкости, улучшился сон, после еды нет тошноты. Сахар продолжаю контролировать, в данный момент хочу принимать и другие цитамины этого производителя - для сосудов и зрения.




